Neuropatía y deformidades en los dedos: la combinación que dispara el riesgo de úlceras
Cuando hablamos de pie diabético, solemos pensar en la úlcera ya abierta. Pero antes de que la herida aparezca, muchas personas con diabetes desarrollan una “tormenta perfecta”: neuropatía + deformidades en los dedos + presión y rozaduras. Esa combinación es responsable de una gran parte de las úlceras que empiezan en la punta o en la parte plantar de los dedos de los pies
Dr. Edson Alexander Jurado Aguilar- Podiatra
1/14/20264 min read
¿Qué es la neuropatía diabética del pie?
La neuropatía diabética es el daño de los nervios producido por años de glucosa elevada. En el pie puede afectar
Los nervios sensitivos: se pierde la capacidad de sentir dolor, calor o presión.
Los nervios motores: se debilitan ciertos músculos y otros se vuelven dominantes, favoreciendo deformidades.
Los nervios autonómicos: la piel se reseca, se agrieta y pierde protección.
Cuando la persona no siente bien el dolor, un zapato que aprieta o un dedo deformado que roza no se perciben como problema… hasta que aparece la herida
¿Cómo produce deformidades en los dedos?
La neuropatía motora genera un desequilibrio entre los músculos que flexionan y los que extienden los dedos. Con el tiempo se acortan tendones y cápsulas articulares y se fijan contracturas.
Las deformidades más frecuentes son:
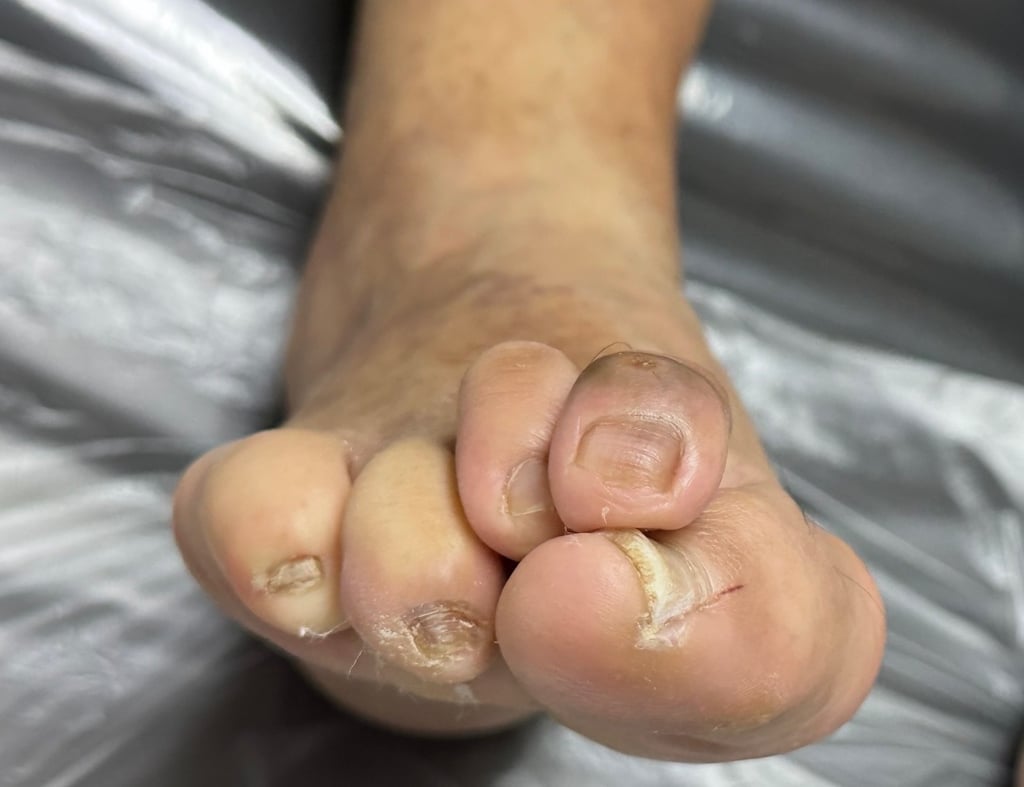
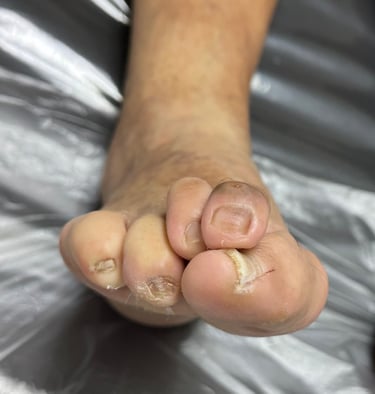
Dedos en garra y en martillo (especialmente 2.º, 3.º y 4.º dedo).
Hallux valgus (juanete) y otras alteraciones del primer radio.
Dedos en mazo y otras deformidades digitales.
En personas con diabetes y neuropatía estas deformidades son muy comunes y se asocian claramente con úlceras en la punta y en la planta de los dedos.
¿Por qué estas deformidades aumentan el riesgo de úlceras?
Aumentan la presión en puntos concretos. La punta del dedo o una articulación plantar soportan mucha más carga al caminar. Primero aparece un callo duro y luego una úlcera por presión.
El zapato roza más. Los dedos deformados chocan contra la parte superior o frontal del calzado, provocando ampollas, uñas traumáticas y heridas dorsales.
La neuropatía “apaga” la alarma del dolor. El paciente sigue caminando igual porque casi no le duele, y la lesión avanza sin que nadie lo note.
Si ya hubo una úlcera previa, el riesgo se dispara. Sin corregir la causa mecánica, es muy probable que la úlcera vuelva a aparecer en el mismo dedo.
Señales prácticas para sospechar que tus dedos están en riesgo
Si tienes diabetes, presta atención a estas señales en los dedos de tus pies:
Callos duros en la punta del dedo o bajo las articulaciones.
Uñas que chocan con el zapato, se rompen o presentan hematomas frecuentes.
Dedos claramente doblados (en garra, martillo o “en gancho”).
Dolor al calzarte que luego “se quita solo”.
Antecedente de úlcera en la punta de algún dedo.
Si reconoces una o más de estas señales, probablemente tengas pie en riesgo y necesitas valoración por un equipo especializado en pie diabético.
Opciones de tratamiento: de lo conservador a la cirugía de mínima incisión
El abordaje ideal combina tratamientos conservadores y, en casos seleccionados, cirugía correctora para eliminar la causa mecánica.
1. Medidas generales
Buen control de la glucosa y de otros factores (presión arterial, colesterol, tabaquismo).
Revisar los pies todos los días y acudir temprano ante enrojecimiento, ampolla, zona caliente, grieta o callo que crece rápido.
Las guías internacionales de pie diabético recomiendan revisiones periódicas para detectar neuropatía, deformidades y riesgo de úlcera.
2. Calzado y descarga de presione
Calzado amplio, sin costuras internas, con punta alta y suela acolchada.
Plantillas o soportes plantares a medida para redistribuir la presión plantar.
Ortesis de silicona u otros protectores digitales para punta y dorso del dedo.
Estas medidas reducen la presión y ayudan a que los callos y pre-úlceras no progresen.
3. Tratamiento podológico de lesiones previas
Deslaminación profesional de callos y helomas.
Manejo de uñas encarnadas o traumáticas.
Curación avanzada si ya existe una pequeña úlcera superficial.
No se recomienda “sacar el callo en casa” ni usar callicidas químicos en un pie neuropático: pueden desencadenar una úlcera profunda.
Cirugía de mínima incisión: corrigiendo la causa mecánica
Cuando la deformidad es marcada, hay una úlcera activa o recurrente en la punta del dedo o un callo que vuelve una y otra vez pese a la descarga, las guías de pie diabético recomiendan valorar la cirugía de mínima incisión
Tenotomía percutánea de los flexores
La técnica más estudiada es la tenotomía percutánea de los tendones flexores del dedo (flexor tenotomy):
Se realiza con anestesia local.
Mediante una incisión de 2–3 mm se secciona el tendón flexor responsable de la deformidad.
El dedo se “relaja” y deja de presionar con su punta contra el suelo o el zapato.
Los estudios muestran tasas muy altas de curación de úlceras en la punta de los dedos, tiempos cortos de cicatrización y pocas complicaciones. Por esto, la cirugía de tenotomía se considera una opción eficaz para tratar y prevenir úlceras digitales en el pie diabético.
Otras cirugías de mínima incisión
Según el caso, se pueden combinar:
Osteotomías percutáneas de falanges o metatarsianos.
Liberación de cápsulas y tendones.
Procedimientos sobre juanete u otras deformidades del antepié.
El objetivo no es solo “enderezar” el dedo, sino eliminar la zona de hiperpresión que está produciendo o puede producir la úlcera.
¿Cuándo pensar en cirugía?
Se valora la cirugía de mínima incisión del pie diabético cuando:
Hay úlcera activa o recurrente en la punta del dedo, pese a buen calzado y descarga.
Existen deformidades digitales severas que impiden usar calzado adecuado.
Se han probado medidas conservadoras y el riesgo de nueva úlcera sigue siendo alto.
La decisión debe tomarse en un equipo multidisciplinario (podiatra, cirujano del pie, diabetólogo, etc.), evaluando circulación, control metabólico y capacidad de cicatrización.
Mensaje final
Si tienes diabetes, neuropatía o dedos deformados, no esperes a que aparezca la úlcera. La combinación de revisión periódica del pie diabético, cuidado diario, calzado adecuado y, cuando es necesario, cirugía de mínima incisiónpuede marcar la diferencia entre seguir caminando o enfrentar una amputación.
Busca un equipo especializado en pie diabético y cirugía de mínima incisión para valorar tus dedos, tu forma de pisar y tu riesgo real de úlceras.
Fuentes bibliográficas seleccionada
Wang X, et al. Diabetic foot ulcers: classification, risk factors and management. World Journal of Diabetes. 2022.
International Working Group on the Diabetic Foot (IWGDF). Guidelines on the prevention and management of diabetic foot disease. 2023.
Calvo-Wright MM, et al. Effectiveness of percutaneous flexor tenotomies for the prevention and treatment of toe-related diabetic foot ulcers. 2023.
Yammine K. Surgical techniques for treating distal diabetic toe ulcers, calluses and deformities: a review and surgical algorithm. Diabetic Foot Journal.
López-Moral M, et al. Safety and efficacy of several versus isolated prophylactic flexor tenotomies in patients with diabetes. Journal of Clinical Medicine.
Andersen JA, et al. Effect of flexor tendon tenotomy of the diabetic hammertoe on ulcer risk and healing. BMJ Open Diabetes Research & Care.
Dirección
9a. Avenida Sur Urbanización San José # 38 San Miguel El Salvador
Correo
consulta@podocenter-sv.com
© 2025. All rights reserved.
